Les allergies alimentaires présentent des défis pour les parents et les milieux de vie qui comptent des enfants touchés par cette condition de santé.
Plusieurs facteurs génétiques et environnementaux augmentent le risque d’avoir des allergies alimentaires, mais est-ce possible de les prévenir?
Les sections qui suivent permettent de bien comprendre en quoi consiste une allergie alimentaire, les facteurs de risque qui y sont associés et présentent les recommandations actuelles visant à prévenir le développement des allergies alimentaires.
Qu’est-ce qu’une allergie alimentaire?
Le corps humain est bien fait. Il a développé au fil de son évolution des mécanismes de protection contre les pathogènes et les virus dangereux pour la santé. C’est en grande partie le système immunitaire qui joue ce rôle.
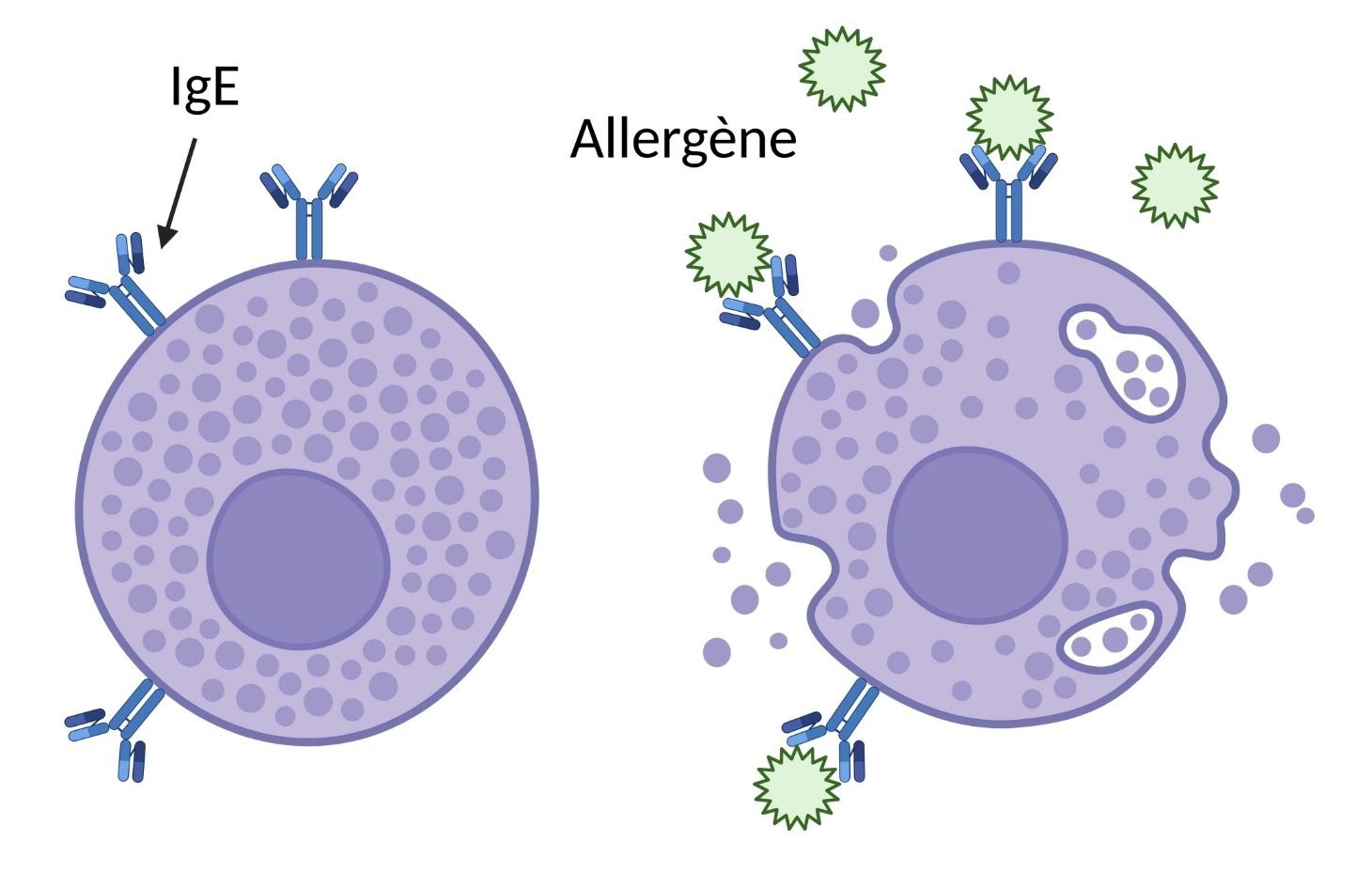
En présence de pathogènes, le système immunitaire produit une série de molécules comme les immunoglobulines E (IgE) qui se fixent à la surface des cellules et qui détectent et neutralisent ces éléments dangereux.
L’allergie alimentaire est une réaction excessive du système immunitaire au contact de la protéine d’un aliment. À tort, le corps considère l’allergène comme un pathogène dangereux pour la santé. Les IgE produites en réponse à la présence de l’allergène (en vert sur la Figure 1) stimulent la libération de molécules inflammatoires (en violet) par les cellules du corps. Ces molécules inflammatoires sont responsables des symptômes de la réaction allergique.
Symptômes des allergies alimentaires
Puisque les cellules sont présentes partout dans le corps, les symptômes peuvent toucher la peau, le cœur, les poumons et le système digestif. Les symptômes peuvent être légers ou graves.
Symptômes légers
Éternuements, démangeaisons du nez, des yeux ou de la bouche, urticaire légère, faible nausée.Symptômes graves
Essoufflement, respiration sifflante, toux persistante, pâleur, étourdissement, voix rauque, difficulté à respirer et avaler, enflure marquée de la langue et/ou des lèvres, urticaire importante, enflure du visage, vomissements à répétition.
En plus des manifestations physiques allant de symptômes légers à l’anaphylaxie potentiellement mortelle, les allergies alimentaires affectent la qualité de vie.

Il y a une distinction importante à faire entre l’allergie alimentaire et l’intolérance alimentaire.
L’allergie alimentaire, qui est déclenchée par une protéine alimentaire, implique le système immunitaire. Les symptômes apparaissent rapidement et peuvent mettre la vie de la personne en danger.
Combien de personnes sont touchées par les allergies alimentaires?
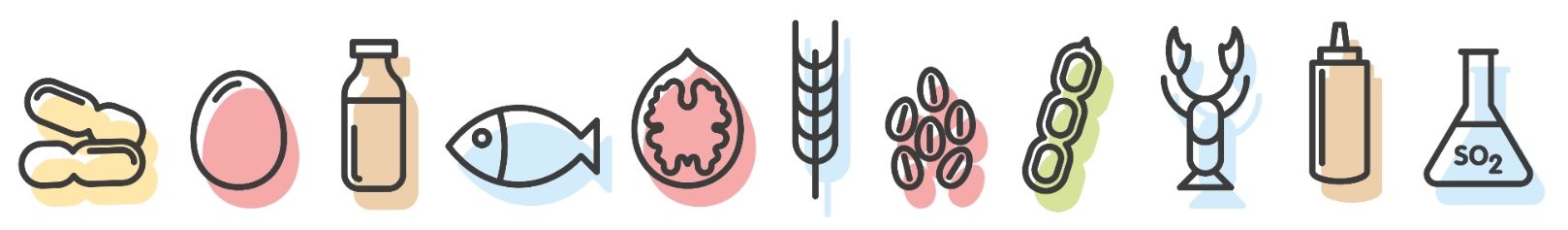
Les allergies alimentaires touchent 6 à 10 % des enfants au Canada et environ 300 000 personnes au Québec. Dans les écoles du Québec, 75 000 enfants vivent avec des allergies alimentaires. Onze aliments courants sont responsables de 90 % des réactions allergiques (Figure 2).
La gestion des allergies alimentaires implique une vigilance constante, une anxiété accrue, une limitation de certaines activités sociales, et ce, en plus du compromis sociétal pour fournir des environnements sécuritaires pour les personnes allergiques.
L’immunothérapie orale est un traitement qui consiste à exposer progressivement le patient allergique à des doses croissantes de l'allergène alimentaire, sous surveillance médicale. Elle permet d’atténuer le risque de réactions allergiques dues aux expositions accidentelles et, potentiellement, de réduire l’anxiété et d’améliorer le sentiment de contrôle de la personne vivant avec une allergie et de sa famille.
Comment se développent les allergies alimentaires?
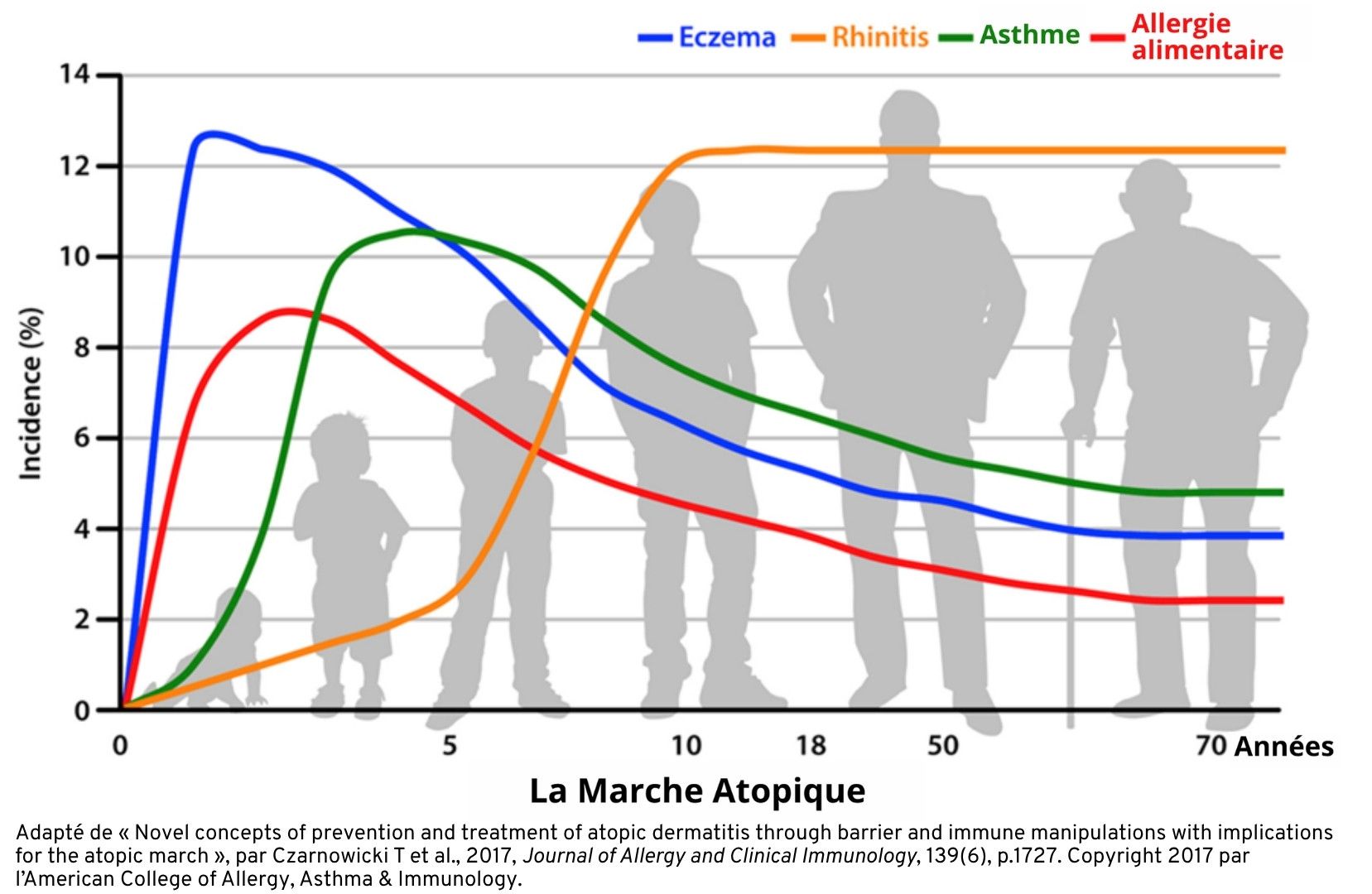
Les allergies alimentaires font partie des maladies allergiques qui comprennent l’eczéma, l’asthme allergique et la rhinite allergique, aussi appelée le rhume des foins. Ces maladies sont fortement interreliées et s’inscrivent dans un continuum de progression que l’on appelle la marche atopique (Figure 3).
La progression des maladies allergiques est illustrée selon les différents stades de la vie. L’eczéma (en bleu) est la maladie la plus fréquente en bas âge, suivi par les allergies alimentaires (en rouge), l’asthme allergique (en vert) et la rhinite allergique (en orange) plus tard dans la vie.
L’eczéma est donc un facteur de risque important du développement des maladies allergiques dont les allergies alimentaires.
Certaines allergies alimentaires dont celles aux œufs, au lait et au blé peuvent se résoudre naturellement pendant l’enfance. La prévalence de ces allergies alimentaires est donc plus élevée en bas âge qu’à l’âge adulte.
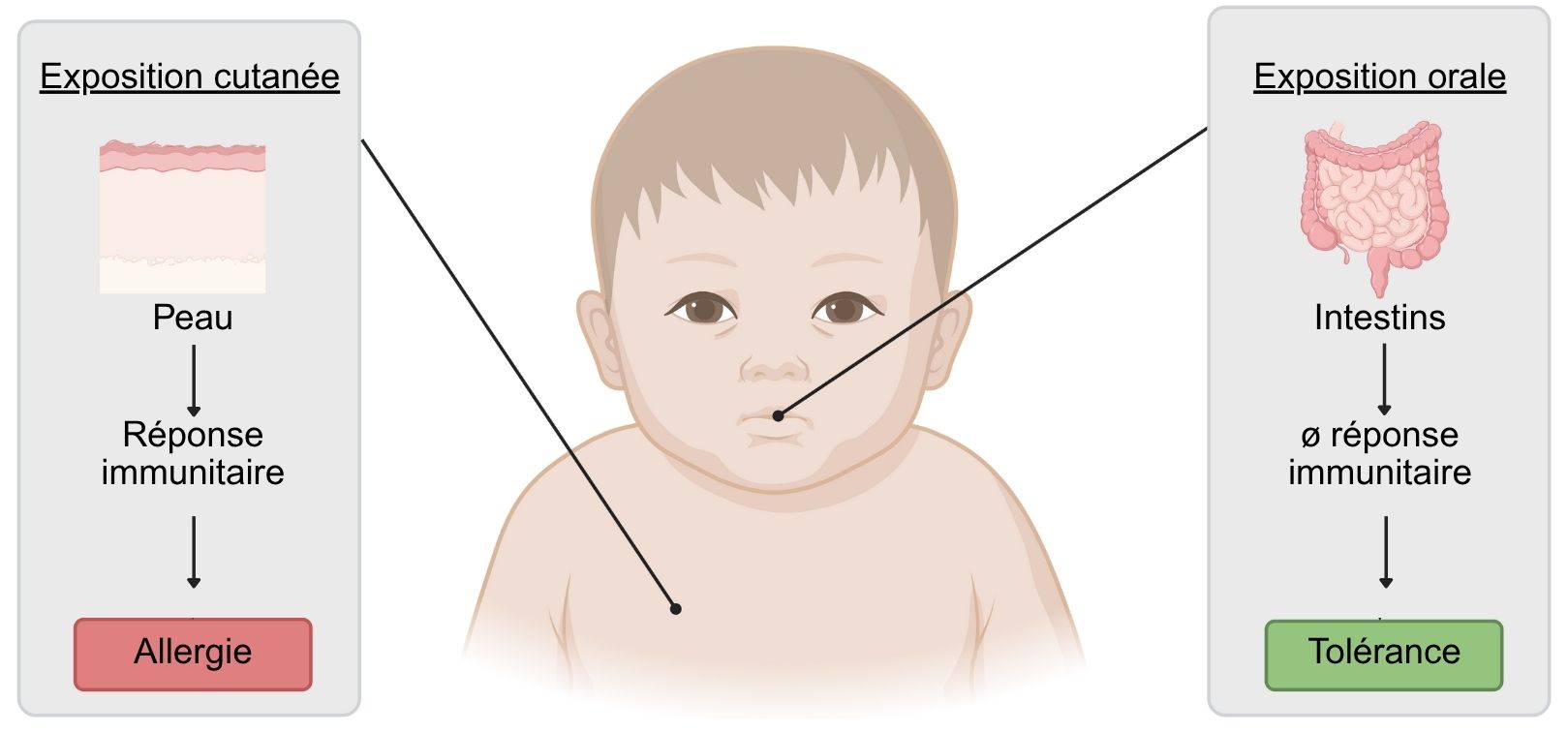
On explique le développement des allergies alimentaires par une théorie appelée hypothèse de la double exposition aux allergènes (Figure 4).
Il y a deux voix d’exposition aux allergènes:
L’exposition cutanée
La peau fonctionne comme une barrière pour éviter que les allergènes et les pathogènes y entrent. Toutefois, en présence d’eczéma, la barrière cutanée est brisée ou altérée et les allergènes peuvent y entrer causant ainsi une réponse immunitaire et le développement potentiel d’une allergie.L’exposition orale
Dans cette voie d’exposition, l’allergène entre par la bouche et passe à travers le système digestif, ce qui n’entraine pas de réponse immunitaire, mais plutôt le développement d’une tolérance face à l’allergène.
Ce sont des concepts importants à la base des recommandations de prévention des allergies alimentaires qui seront abordées dans les sections suivantes.
Quels sont les facteurs de risque des allergies alimentaires?
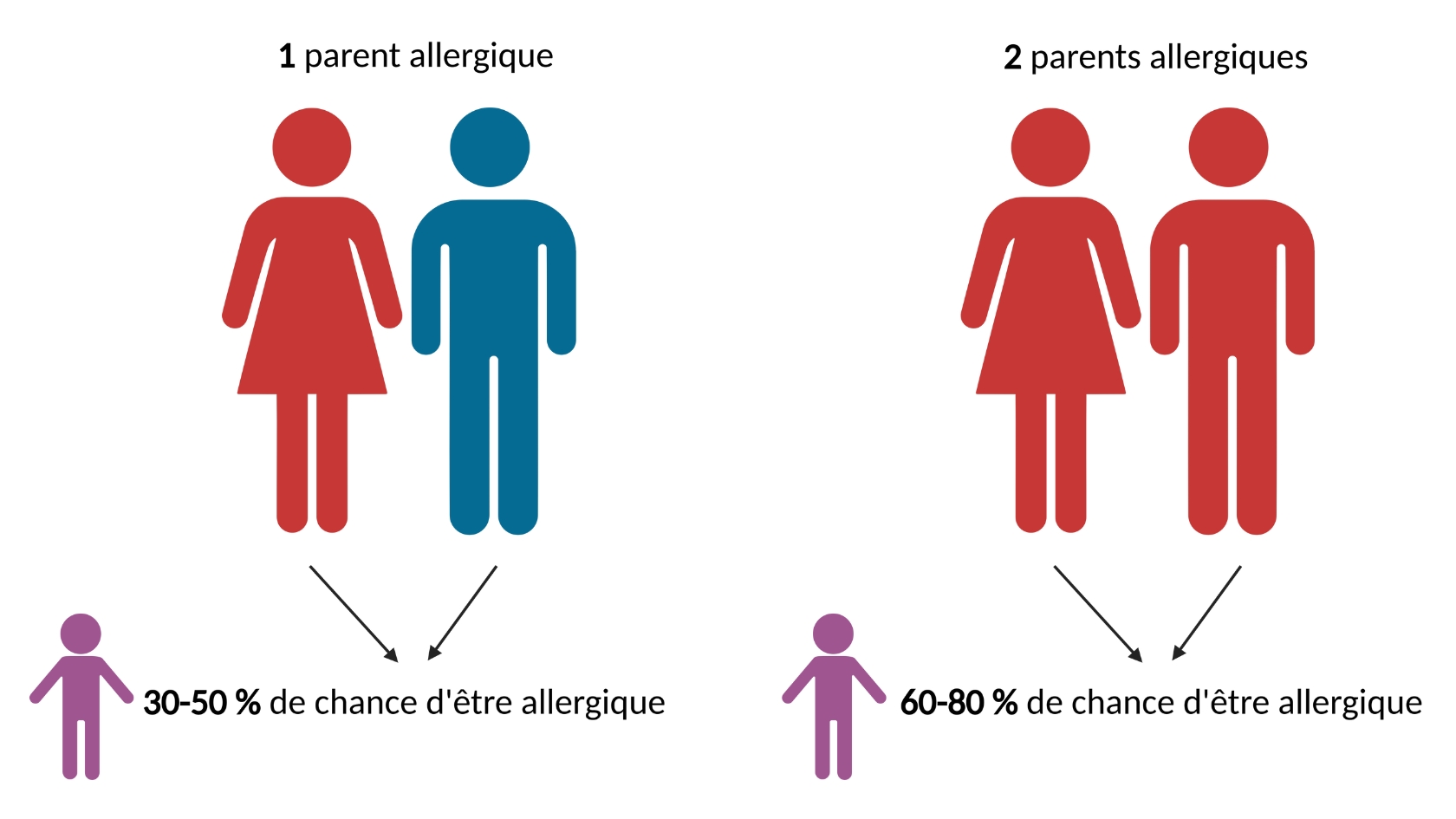
La génétique
La génétique est un facteur de risque important pour le développement d’allergies alimentaires. Ce qui est transmis avec la génétique c’est le risque de développer des IgE non spécifiques contre ce qui nous entoure comme les aliments ou le pollen. C’est pour cette raison que les enfants n’ont pas toujours la même allergie que leur parent.
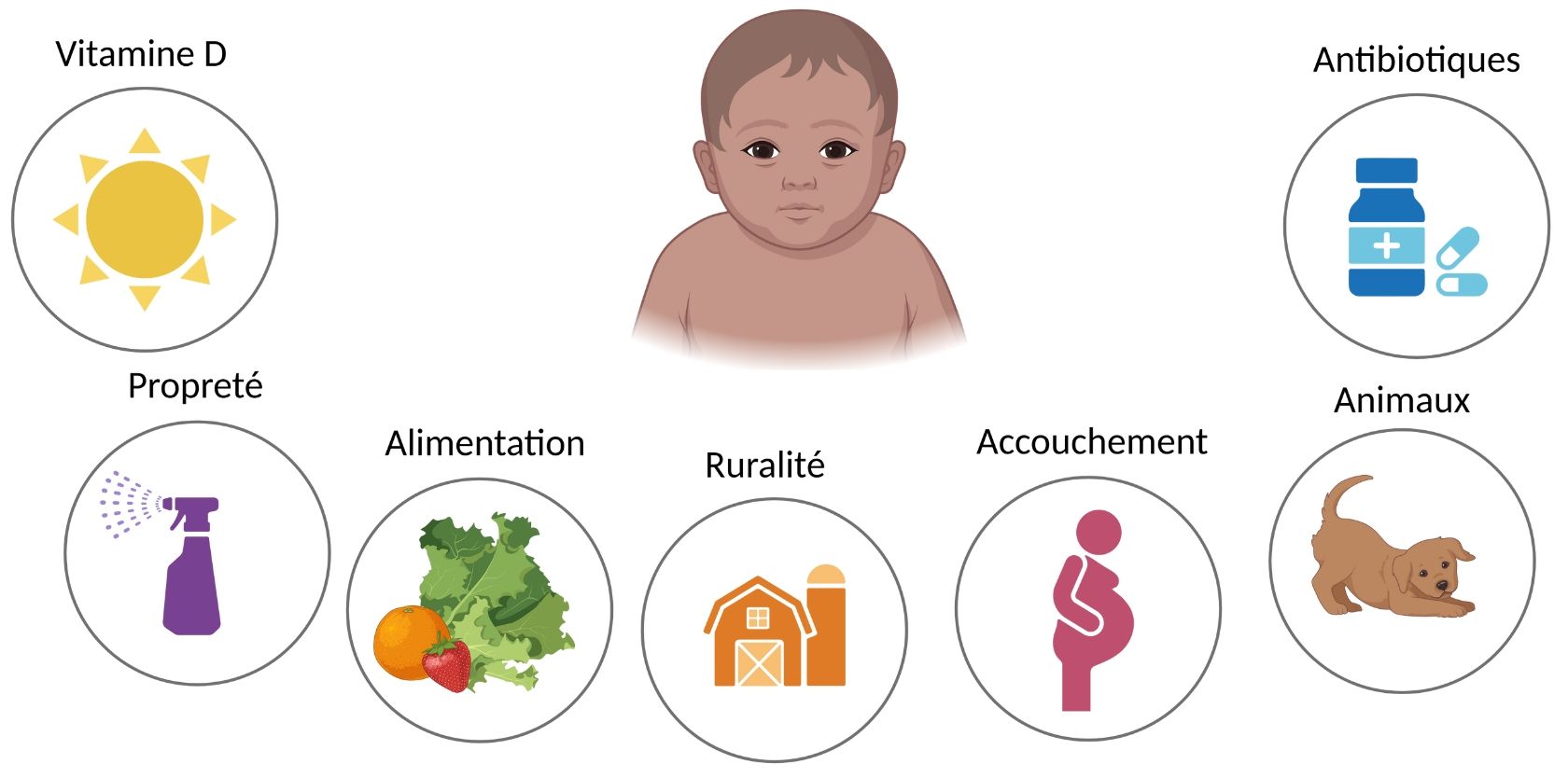
Les facteurs de l’environnement
Plusieurs facteurs environnementaux influencent le risque d’allergies alimentaires.
- Vitamine D: Le manque de vitamine D a été associé au développement des allergies alimentaires.
- Hypothèse de l’hygiène: Les environnements intérieurs qui sont de plus en plus propres et stériles diminuent l’exposition aux bactéries, ce qui influence potentiellement notre système immunitaire et le développement d'allergies.
- Alimentation: L’introduction d'allergènes plus tôt dans la vie de l’enfant a le potentiel de réduire les allergies alimentaires. Les recommandations actuelles sont présentées en détails un peu plus loin.
- Ruralité: Les enfants qui grandissent à la campagne ou sur une ferme ont moins d’allergies alimentaires que ceux qui grandissent en ville.
- Type accouchement: L’accouchement par césarienne modifie le microbiome intestinal du bébé ce qui peut augmenter le risque de développer des allergies alimentaires.
- Animaux de compagnie: Le contact avec les animaux de compagnie pendant l’enfance a un effet protecteur.
- Antibiotiques: L’exposition précoce aux antibiotiques pourrait être associée au développement d’allergies alimentaires chez l’enfant.
Facteurs de risque considérés en clinique
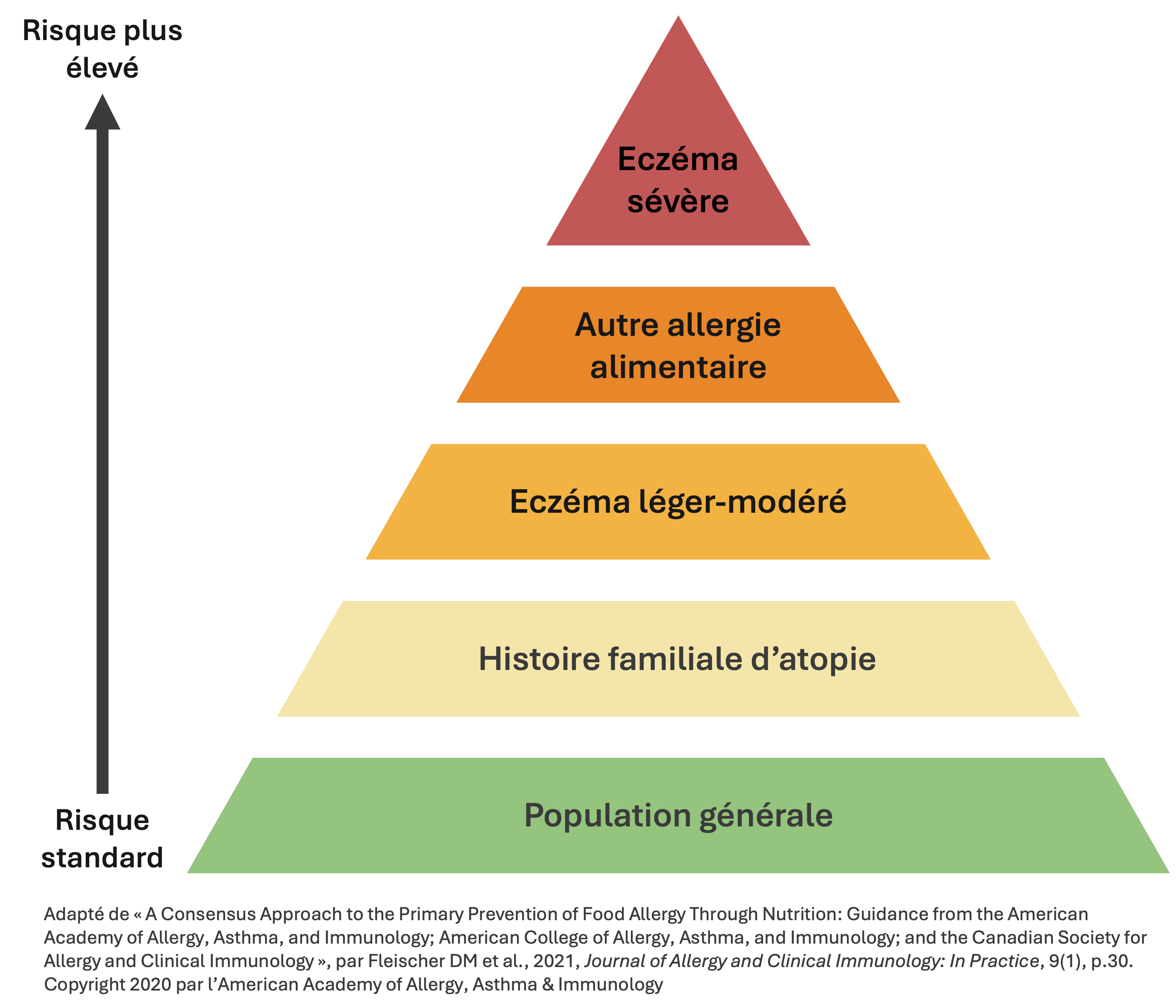
Les différents facteurs de risque de développer des allergies alimentaires chez les nourrissons, soit les bébés âgés de plus d’un mois et de moins de deux ans, peuvent être représentés sous forme de pyramide.
Cette pyramide propose une gradation du risque standard de la population générale (en vert) vers le risque le plus élevé (en rouge) au sommet de la pyramide.
Les enfants avec de l’eczéma sévère présentent le risque le plus élevé puisque la barrière de leur peau est très endommagée et les allergènes peuvent y entrer et provoquer une réponse immunitaire.
Le fait d’avoir d’autres allergies alimentaires et de l’eczéma léger à modéré sont aussi des facteurs de risque.
On parle d’histoire familiale d’atopie si les parents, les frères ou les sœurs du bébé ont aussi des maladies allergiques (p. ex. allergie alimentaire, asthme allergique, eczéma ou rhinite allergique).
Comment peut-on prévenir les allergies alimentaires?
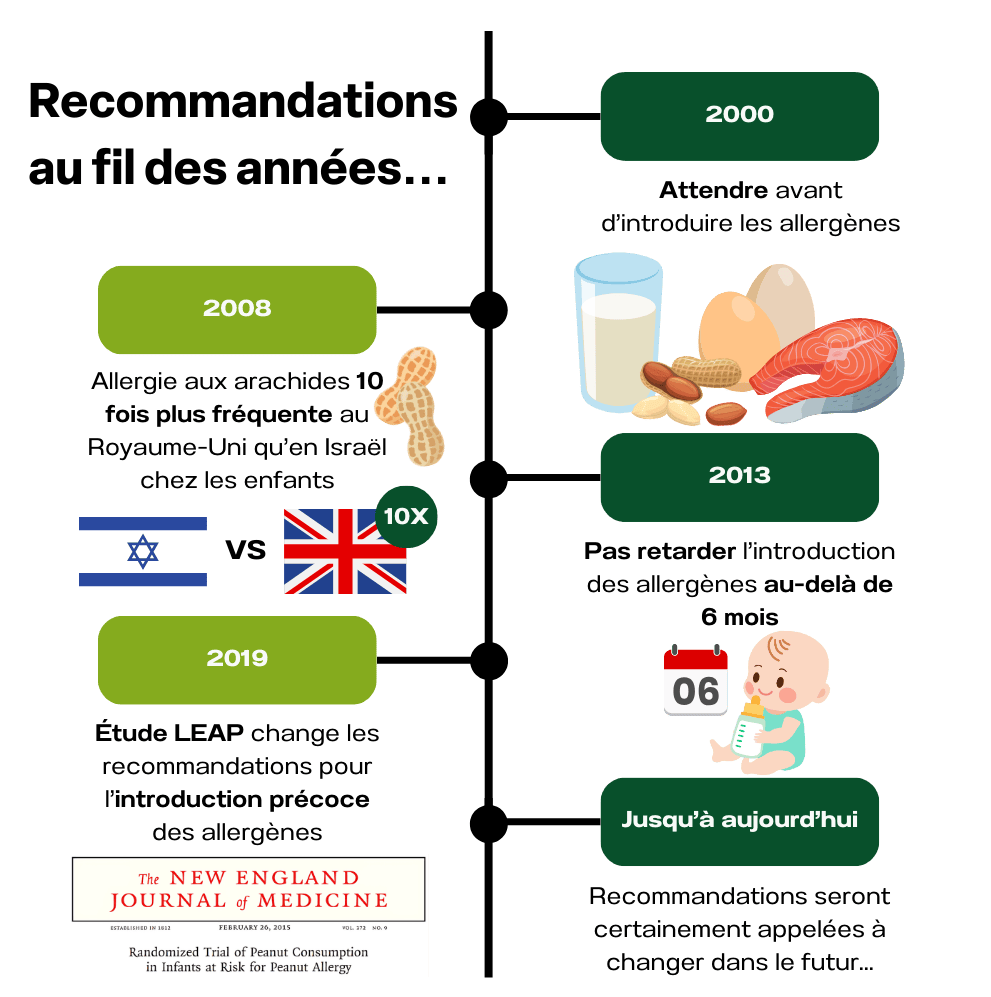
L’introduction des allergènes dans l’alimentation joue un rôle clé dans la prévention des allergies alimentaires. Au cours des 20 dernières années, les recommandations sur l’introduction des aliments allergènes ont beaucoup changé:
En 2000
En 2000, on disait d’attendre avant d’introduire les allergènes chez l’enfant. Plus spécifiquement, on disait d’attendre à 1 an pour le lait, à 2 ans pour les œufs et à 3 ans pour les arachides, les noix, les poissons et les fruits de mer. Cette recommandation était basée sur des avis d’experts puisqu’il n’y avait pas encore suffisamment d’études sur le sujet.
En 2008
En 2008, des chercheurs ont démontré que la prévalence d’allergie aux arachides était 10 fois plus élevée chez les enfants vivant au Royaume-Uni comparativement à ceux vivant en Israël. Cette différence n’était pas due à la génétique ou à la classe sociale, mais bien au fait que les bébés israéliens consommaient de grandes quantités d’arachides pendant la première année de vie, alors que les bébés britanniques évitaient les arachides.
En 2013
Ces observations ont fait évoluer les recommandations canadiennes en 2013. On recommandait alors de ne pas retarder l’introduction des allergènes au-delà de 6 mois.
En 2019
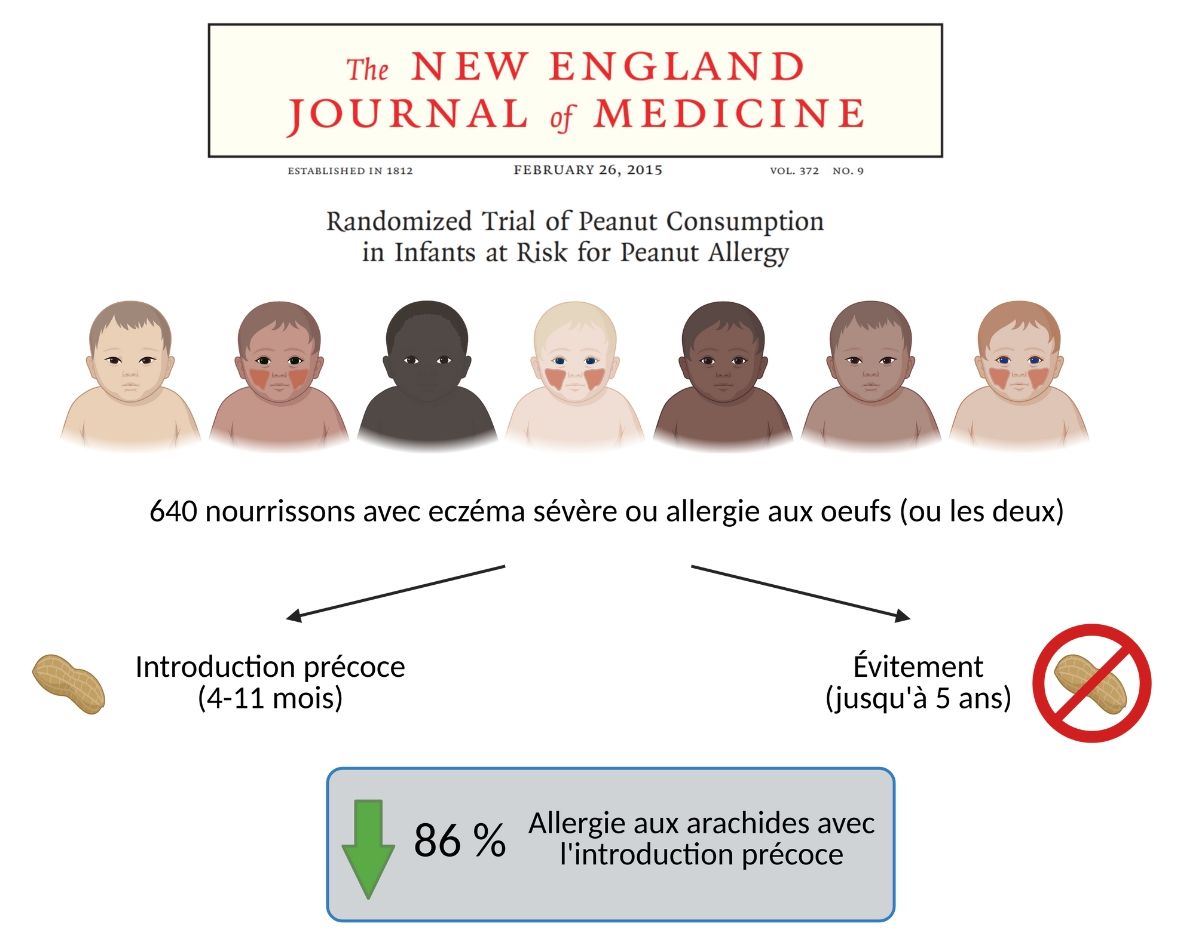
L’étude LEAP a été un point tournant dans la prévention des allergies (Figure 8). C’est suite à cette étude importante que la Société canadienne de pédiatrie a changé sa recommandation en 2019. On disait alors que l’introduction précoce des allergènes devrait être envisagée vers l’âge de 6 mois, mais pas avant 4 mois pour les bébés à haut risque.
L'étude LEAP et ses conclusions
Cette étude a été réalisée en 2015 au Royaume-Uni auprès de 640 nourrissons avec de l’eczéma sévère ou une allergie aux œufs, ou les deux.
La moitié des bébés ont commencé à manger des arachides entre 4 et 11 mois, et ont continué jusqu’à 5 ans. L’autre moitié des bébés ont évité les arachides jusqu’à 5 ans.
Après 5 ans, l’allergie aux arachides était diminuée de 86 % chez les bébés qui avaient commencé à manger des arachides plus tôt.
Qu’en est-il des recommandations actuelles au Canada?
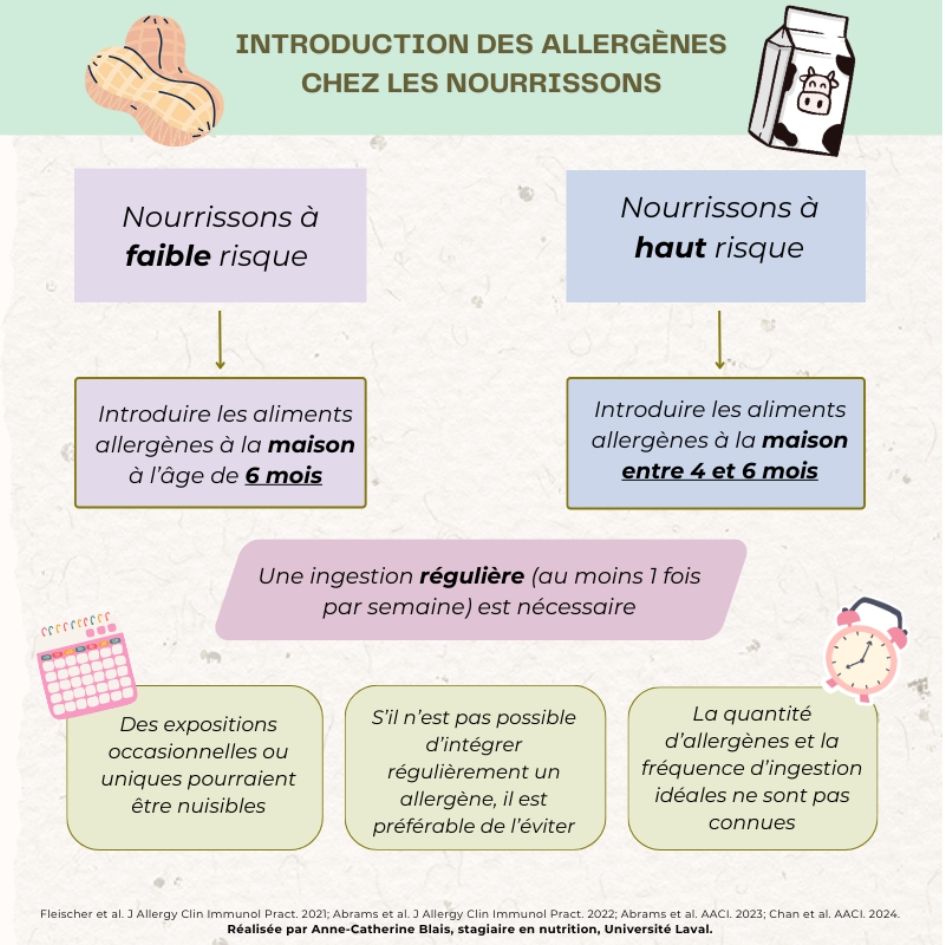
Voici donc les recommandations canadiennes actuelles pour l’introduction des allergènes chez les nourrissons (Figure 10).
Chez les nourrissons à faible risque, les allergènes doivent être introduits à la maison à l’âge de 6 mois. Chez les nourrissons à haut risque, les allergènes doivent être introduits aussi à la maison, mais entre l’âge de 4 et 6 mois.
Un élément important de l’introduction des allergènes est la fréquence d’exposition. Le bébé doit manger l’allergène de façon régulière, soit plusieurs fois par mois et idéalement au moins une fois par semaine.
Le fait d’exposer le bébé à l’allergène seulement une fois ou de façon occasionnelle peut être nuisible. Ainsi, il est préférable d’éviter de donner un allergène au bébé s’il ne fait pas partie de l’alimentation de la famille. Les quantités et les fréquences d’ingestion idéales pour les allergènes ne sont pas encore connues.
Conclusion
Les allergies alimentaires touchent plus de 300 000 personnes au Québec. Afin de les prévenir, il faut introduire les allergènes dans l’alimentation des nourrissons tôt et leur offrir souvent.
Malgré cela, les allergies alimentaires peuvent quand même se développer et personne n’est à blâmer. L’allergie alimentaire est une maladie complexe impliquant plusieurs facteurs de risque, comme la génétique, que nous ne contrôlons pas.
Pour les personnes qui ont des allergies alimentaires et leurs proches, les ressources suivantes peuvent être très utiles. Ces ressources permettent, entre autres, d’en apprendre plus sur les symptômes des réactions allergiques, le traitement de l’anaphylaxie, comment vivre avec des allergies alimentaires et les différentes options de prise en charge dont l’immunothérapie orale.
1. Valenta R, Hochwallner H, Linhart B, Pahr S. Food allergies: the basics. Gastroenterology. 2015;148(6):1120-31 e4.
2. Clarke AE, Elliott SJ, St Pierre Y, Soller L, La Vieille S, Ben-Shoshan M. Temporal trends in prevalence of food allergy in Canada. J Allergy Clin Immunol Pract. 2020;8(4):1428-30 e5.
3. Sampath V, Sindher SB, Alvarez Pinzon AM, Nadeau KC. Can food allergy be cured? What are the future prospects? Allergy. 2020;75(6):1316-26.
4. Gupta RS, Warren CM, Smith BM, Blumenstock JA, Jiang J, Davis MM, et al. The Public Health Impact of Parent-Reported Childhood Food Allergies in the United States. Pediatrics. 2018;142(6).
5. Begin P, Chan ES, Kim H, Wagner M, Cellier MS, Favron-Godbout C, et al. CSACI guidelines for the ethical, evidence-based and patient-oriented clinical practice of oral immunotherapy in IgE-mediated food allergy. Allergy Asthma Clin Immunol. 2020;16:20.
6. Czarnowicki T, Krueger JG, Guttman-Yassky E. Novel concepts of prevention and treatment of atopic dermatitis through barrier and immune manipulations with implications for the atopic march. J Allergy Clin Immunol. 2017;139(6):1723-34.
7. Lack G. Epidemiologic risks for food allergy. J Allergy Clin Immunol. 2008;121(6):1331-6.
8. Ownby DR. Environmental factors versus genetic determinants of childhood inhalant allergies. J Allergy Clin Immunol. 1990;86(3 Pt 1):279-87.
9. Allen KJ, Koplin JJ, Ponsonby AL, Gurrin LC, Wake M, Vuillermin P, et al. Vitamin D insufficiency is associated with challenge-proven food allergy in infants. J Allergy Clin Immunol. 2013;131(4):1109-16, 16 e1-6.
10. Gupta RS, Singh AM, Walkner M, Caruso D, Bryce PJ, Wang X, et al. Hygiene factors associated with childhood food allergy and asthma. Allergy Asthma Proc. 2016;37(6):e140-e6.
11. Gupta RS, Springston EE, Smith B, Warrier MR, Pongracic J, Holl JL. Geographic variability of childhood food allergy in the United States. Clin Pediatr (Phila). 2012;51(9):856-61.
12. Eggesbo M, Botten G, Stigum H, Nafstad P, Magnus P. Is delivery by cesarean section a risk factor for food allergy? J Allergy Clin Immunol. 2003;112(2):420-6.
13. Bunyavanich S, Berin MC. Food allergy and the microbiome: Current understandings and future directions. J Allergy Clin Immunol. 2019;144(6):1468-77.
14. Netea SA, Messina NL, Curtis N. Early-life antibiotic exposure and childhood food allergy: A systematic review. J Allergy Clin Immunol. 2019;144(5):1445-8.
15. Fleischer DM, Chan ES, Venter C, Spergel JM, Abrams EM, Stukus D, et al. A Consensus Approach to the Primary Prevention of Food Allergy Through Nutrition: Guidance from the American Academy of Allergy, Asthma, and Immunology; American College of Allergy, Asthma, and Immunology; and the Canadian Society for Allergy and Clinical Immunology. J Allergy Clin Immunol Pract. 2021;9(1):22-43 e4.
16. American Academy of Pediatrics CoN. Hypoallergenic infant formulas. Pediatrics. 2000;106:346-9.
17. Du Toit G, Katz Y, Sasieni P, Mesher D, Maleki SJ, Fisher HR, et al. Early consumption of peanuts in infancy is associated with a low prevalence of peanut allergy. J Allergy Clin Immunol. 2008;122(5):984-91.
18. Chan ES, Cummings C, Canadian Paediatric Society CPC, Allergy S. Dietary exposures and allergy prevention in high-risk infants: A joint statement with the Canadian Society of Allergy and Clinical Immunology. Paediatr Child Health. 2013;18(10):545-54.
19. Du Toit G, Roberts G, Sayre PH, Bahnson HT, Radulovic S, Santos AF, et al. Randomized trial of peanut consumption in infants at risk for peanut allergy. The New England journal of medicine. 2015;372(9):803-13.
20. Abrams EM, Hildebrand K, Blair B, Chan ES. Timing of introduction of allergenic solids for infants at high risk. Paediatr Child Health. 2019;24(1):56-7.
21. Abrams EM, Watson W, Vander Leek TK, Atkinson A, Primeau MN, Francoeur MJ, et al. Dietary exposures and allergy prevention in high-risk infants. Allergy Asthma Clin Immunol. 2022;18(1):36.
22. Abrams EM, Ben-Shoshan M, Protudjer JLP, Lavine E, Chan ES. Early introduction is not enough: CSACI statement on the importance of ongoing regular ingestion as a means of food allergy prevention. Allergy Asthma Clin Immunol. 2023;19(1):63.
23. Chan ES, Abrams EM, Mack DP, Protudjer JLP, Watson W. Primary prevention of food allergy: beyond early introduction. Allergy Asthma Clin Immunol. 2024;20(Suppl 3):71.